O que é Colesterol (e por que ele importa tanto)
O colesterol é uma gordura essencial para o corpo: participa da formação das membranas celulares, da produção de hormônios e da síntese de vitamina D.
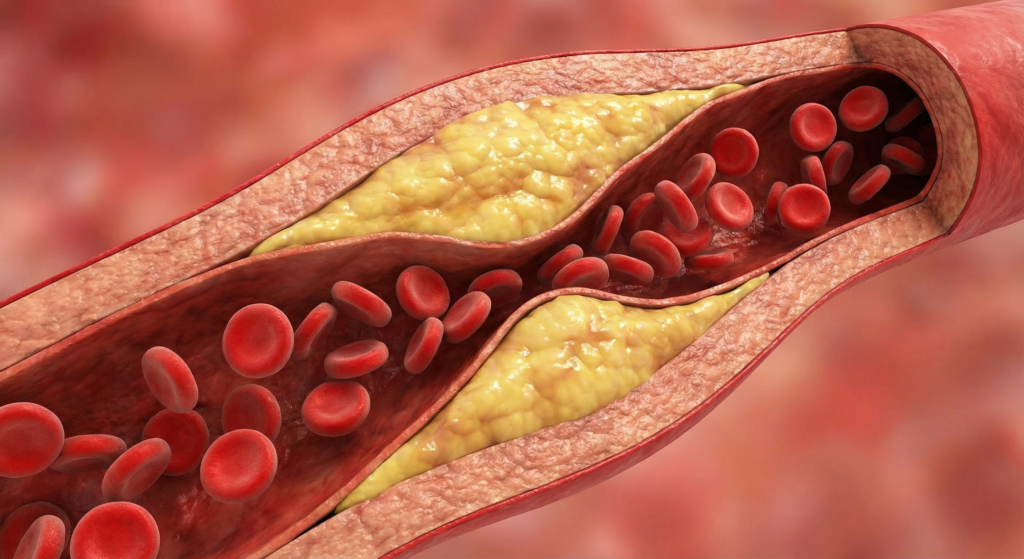
O problema surge quando ele circula em excesso em certas partículas no sangue, favorecendo o acúmulo nas artérias — um processo silencioso chamado aterosclerose, que pode culminar em eventos graves como infarto e AVC.
As diretrizes da Sociedade Brasileira de Cardiologia (SBC) e da American Heart Association (AHA) tratam o colesterol elevado como um dos alvos centrais da prevenção cardiovascular.
A boa notícia? Com diagnóstico precoce e tratamento adequado por um bom cardiologista, o risco pode ser reduzido de forma importante.
Dr Pedro Perillo – Cardiologista
Escolhi a cardiologia por reconhecer a importância central do coração, órgão símbolo da vida, no organismo humano e seu impacto direto na saúde global do paciente.
Minha trajetória foi moldada em centros de referência nacionais e internacionais, com foco em excelência técnica e atualização constante:
- Médico pela PUC Goiás
- Residência em Clínica Médica – Hospital Geral de Goiânia (HGG)
- Residência Médica em Cardiologia – Universidade Federal de São Paulo (UNIFESP)
- Especialização em Cardiologia Intervencionista e Hemodinâmica – UNIFESP
- Mestrado em Cardiologia – UNIFESP
- Título de Especialista em Cardiologia – Sociedade Brasileira de Cardiologia (SBC)
- Título de Especialista em Hemodinâmica e Cardiologia Intervencionista – Sociedade Brasileira de Hemodinâmica e Cardiologia Intervencionista (SBHCI)

Em minha prática clínica, realizo diariamente o tratamento das diversas formas de colesterol alto, conduzido com enfoque em um cuidado individualizado e completo.
Priorizar a segurança do paciente é essencial, motivo pelo qual ofereço um atendimento ágil e eficaz, baseado em análise minuciosa do quadro clínico, e análise de risco global com enfoque na prevenção de doenças mais graves.
O Que Dizem os Pacientes
No meu dia a dia, dedico atenção especial a esses pacientes, combinando avaliação clínica detalhada, exames complementares modernos e orientação individualizada para alcançar o melhor controle do colesterol possível.
Além de prescrever o tratamento medicamentoso mais adequado, priorizo estratégias de mudança de estilo de vida e acompanhamento contínuo, pois sei que o controle eficaz do colesterol alto depende de uma abordagem integrada e personalizada.
Veja as avaliações de alguns pacientes:


Tipos de colesterol: entenda as “embalagens”
Quando fazemos exame de sangue, não medimos apenas “colesterol”. Medimos lipoproteínas — partículas que transportam gordura na corrente sanguínea.
Pense nelas como veículos: o risco não está só na carga, mas também no tipo de veículo e no caminho que ele faz.
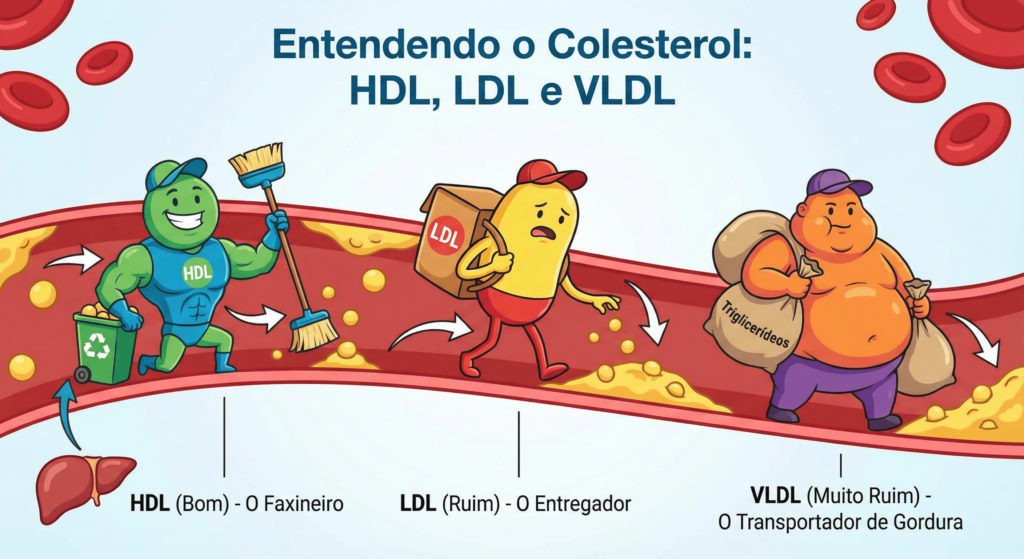
LDL: o “colesterol ruim”
O LDL (lipoproteína de baixa densidade) é conhecido como “ruim” porque tende a depositar colesterol na parede das artérias.
Quanto maior o LDL e quanto mais tempo ele permanece alto, maior a chance de formar placas.
Hoje, tanto a SBC quanto a AHA enfatizam que LDL é o alvo central na prevenção cardiovascular. Quanto maior o risco do paciente (por exemplo, quem já teve infarto), mais baixo deve ser o LDL.
Não existe um único “valor ideal” para todo mundo — existe um alvo individualizado.
HDL: o “colesterol bom”
O HDL (lipoproteína de alta densidade) ficou famoso como “bom” porque ajuda a transportar colesterol dos tecidos de volta ao fígado.
Mas há uma nuance moderna importante: HDL alto nem sempre significa proteção garantida, e “subir o HDL” com remédios não se mostrou tão eficaz quanto reduzir o LDL.
Na prática clínica atual, o foco do tratamento é o LDL.
VLDL e triglicerídeos: a gordura “em trânsito”
O VLDL transporta principalmente triglicerídeos. Quando elevados, podem indicar desequilíbrio metabólico (como resistência à insulina) e se associam a maior risco cardiovascular — especialmente quando vêm junto de HDL baixo e excesso de peso abdominal.
Em níveis muito altos, triglicerídeos aumentam também o risco de pancreatite.
Colesterol não-HDL e ApoB: uma visão mais completa
Muitos especialistas destacam o colesterol não-HDL (colesterol total menos HDL). Ele engloba as partículas mais aterogênicas (LDL, VLDL remanescentes etc.).
Em algumas situações — como triglicerídeos altos —, o não-HDL representa melhor o risco do que o LDL isolado.
Outra medida, quando disponível, é a ApoB, uma proteína presente nessas partículas. Em termos simples, ApoB indica “quantos veículos potencialmente perigosos estão circulando”.
Consequências do colesterol alto: aterosclerose, infarto e AVC
O colesterol alto é perigoso principalmente por um caminho: aterosclerose.
O que é aterosclerose (e por que ela é tão silenciosa)
A aterosclerose é um processo inflamatório crônico que ocorre assim:
- Partículas como LDL penetram na parede da artéria
- Sofrem modificações (como oxidação) e estimulam inflamação local
- Células de defesa “engolem” esse material e formam as chamadas células espumosas, iniciando a placa
- A placa cresce ao longo de anos, endurece a artéria e pode estreitar o vaso
- Em certos casos, a placa fica instável, rompe e desencadeia um trombo (coágulo), que obstrui a artéria de forma súbita
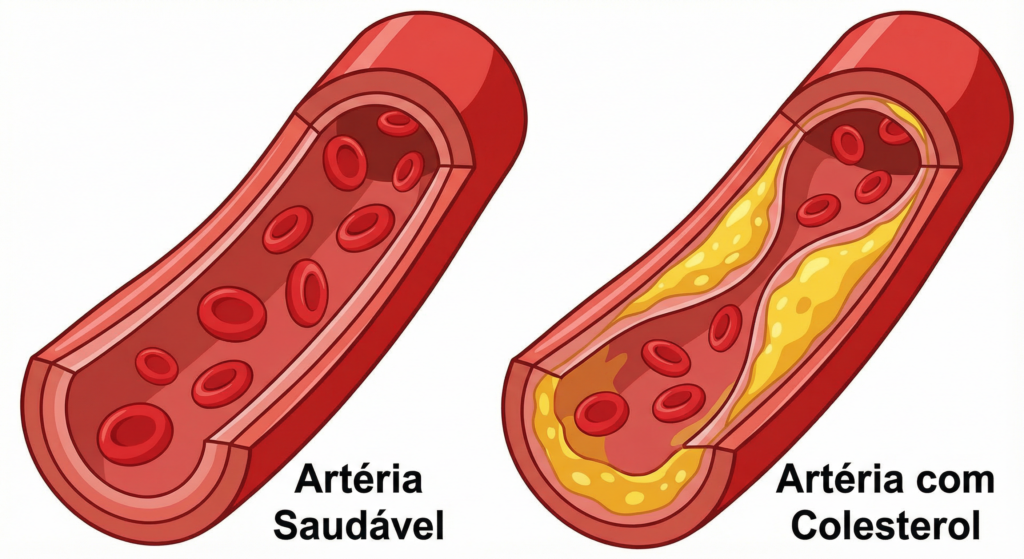
O ponto crítico: esse processo pode ocorrer sem sintomas por muito tempo. Quando os sintomas aparecem, às vezes já estamos diante de uma consequência grave.
Doenças associadas ao colesterol alto
- Infarto do miocárdio – obstrução de artéria do coração; pode causar dor no peito, falta de ar, suor frio
- AVC (derrame) – obstrução ou sangramento no cérebro; no contexto do colesterol alto, preocupa especialmente o AVC isquêmico
- Doença arterial periférica – placas em artérias das pernas; pode causar dor ao caminhar, feridas de difícil cicatrização e, em casos graves, risco de perda do membro
- Doença renal vascular e outras complicações por comprometimento de circulação
Colesterol alto não costuma doer, mas pode estar “escrevendo” o roteiro de um evento que chega sem avisar.
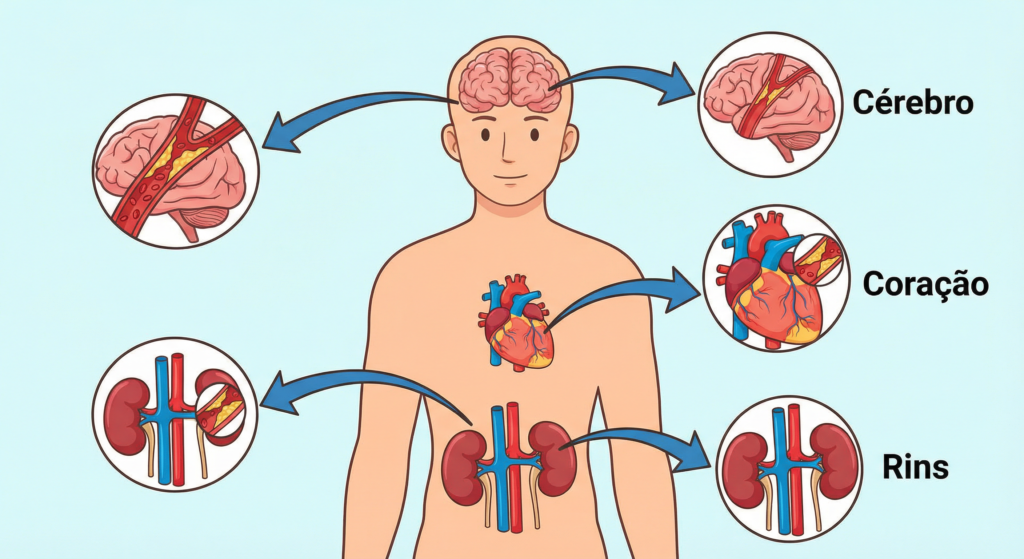
Como diagnosticar colesterol alto: exames e interpretação
O exame básico: perfil lipídico
O diagnóstico é feito por exame de sangue, geralmente chamado de perfil lipídico, que inclui:
- Colesterol total
- LDL
- HDL
- Triglicerídeos
- Colesterol não-HDL

Não basta “olhar o número”: é preciso olhar o risco
Um ponto central tanto nas diretrizes da SBC quanto nas recomendações da AHA é que a conduta depende do risco cardiovascular global, considerando:
- Idade e sexo
- Pressão arterial
- Tabagismo
- Diabetes
- História familiar
- Doença cardiovascular prévia (quem já teve infarto/AVC entra em alto ou muito alto risco)
- Condições como doença renal crônica
- Valores do colesterol (especialmente LDL)
Por isso, duas pessoas com o mesmo LDL podem receber orientações diferentes.
Quando repetir e acompanhar
Após mudanças de hábitos ou início de medicação, costuma-se reavaliar em semanas a poucos meses para verificar resposta e ajustar a estratégia.
Depois, o acompanhamento segue em intervalos definidos caso a caso.
Causas do colesterol elevado: por que ele sobe?
Colesterol alto costuma ser o resultado de uma combinação entre genética, estilo de vida e condições de saúde.
1) Alimentação e padrões de dieta
Alguns padrões alimentares elevam o LDL, especialmente:
- Excesso de gorduras saturadas (carnes gordas, embutidos, laticínios integrais, manteiga, ultraprocessados)
- Gorduras trans (ainda presentes em certos industrializados)
- Dietas com excesso de calorias e baixo teor de fibras

O foco moderno não é “cortar toda gordura”, mas trocar qualidade: aumentar fibras, reduzir ultraprocessados e priorizar gorduras insaturadas.
2) Excesso de peso, sedentarismo e resistência à insulina
Ganho de peso — especialmente abdominal — e pouca atividade física favorecem triglicerídeos altos, HDL mais baixo e piora do metabolismo do colesterol e da glicose.
Esse conjunto é comum na síndrome metabólica.
3) Tabagismo e álcool
O tabagismo piora o risco cardiovascular por múltiplas vias (inflamação, disfunção endotelial, oxidação de LDL).
Álcool em excesso pode elevar triglicerídeos e contribuir para ganho de peso.

4) Doenças e causas secundárias
Algumas condições elevam o colesterol e/ou triglicerídeos:
- Hipotireoidismo
- Doença renal crônica
- Colestase
- Diabetes mal controlado
- Uso de certos medicamentos
Nessas situações, tratar a causa de base faz parte do controle do colesterol.
5) Hipercolesterolemia familiar: quando a genética pesa muito
Há casos em que o LDL nasce alto — literalmente. A hipercolesterolemia familiar (HF) é uma condição genética em que a remoção de LDL do sangue é menos eficiente.
Características comuns:
- LDL muito elevado desde cedo
- História familiar de colesterol alto e/ou infarto precoce
- Em alguns casos, sinais como xantomas (depósitos de gordura em tendões) e arco corneano precoce
A História Familiar é importante porque o risco de aterosclerose pode começar cedo e a estratégia costuma ser mais intensiva. As diretrizes enfatizam a necessidade de suspeitar do diagnóstico, avaliar parentes de primeiro grau e iniciar tratamento precoce.
Tratamento do colesterol alto: mudanças de estilo de vida e medicamentos
O tratamento tem dois pilares: reduzir a formação/progressão da aterosclerose e diminuir o risco de eventos. A intensidade do plano depende do risco global.
Mudanças de estilo de vida (base para todos)
Mesmo quando há necessidade de remédio, o estilo de vida continua essencial.
• Alimentação cardioprotetora:
A dieta mediterrânea entra em cena. Na prática: mais verduras, legumes, frutas, grãos integrais, feijões, peixes, azeite e castanhas; menos ultraprocessados, açúcar em excesso e frituras frequentes; mais fibras solúveis (aveia, cevada, leguminosas), que ajudam a reduzir LDL.

• Atividade física regular:
Melhora o metabolismo, ajuda no controle do peso, reduz triglicerídeos e pode elevar HDL modestamente.
• Perda de peso (quando indicada):
Pequenas reduções sustentadas já podem melhorar triglicerídeos e perfil metabólico.
• Parar de fumar:
Uma das medidas com maior impacto no risco cardiovascular.
• Sono e estresse:
Não “substituem” dieta e remédio, mas influenciam adesão e saúde metabólica.

Medicamentos: quando o risco pede mais
As diretrizes da SBC e AHA convergem em um princípio: quanto maior o risco (ou quanto maior o LDL), mais benefício em reduzir LDL de forma consistente.
• Estatinas:
Base do tratamento farmacológico. Diminuem a produção hepática de colesterol e têm forte evidência de redução de infarto e AVC.
• Ezetimiba:
Reduz a absorção intestinal de colesterol e pode ser associada à estatina quando o alvo não é atingido.
• Inibidores de PCSK9:
Medicamentos injetáveis que reduzem muito o LDL; costumam ser reservados para casos de alto/muito alto risco, HF ou quando o LDL permanece acima do alvo.
• Para triglicerídeos muito altos:
Pode ser necessário foco específico (controle de açúcar, perda de peso, ajuste de álcool) e em alguns casos, medicamentos específicos — sempre com avaliação médica.

Acompanhamento e adesão: a parte “invisível” do sucesso
Reduzir LDL é, muitas vezes, um projeto de longo prazo. Acompanhamento regular serve para:
- Checar resposta (o quanto o LDL caiu)
- Ajustar dose ou combinar terapias
- Monitorar efeitos adversos quando necessário
- Reforçar hábitos para manter o plano realista
Valores “normais” existem? Como as diretrizes orientam metas
Muita gente busca um número único (“qual é o colesterol ideal?”). As diretrizes modernas preferem uma resposta mais inteligente: o ideal depende do seu risco.
De forma geral, exames trazem faixas de referência. Mas, para LDL, o ponto-chave é: pessoas de alto ou muito alto risco precisam de alvos mais baixos do que pessoas de baixo risco.
Esse é um eixo forte na Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose (SBC) e está alinhado ao raciocínio de prevenção usado em documentos americanos: reduzir LDL de forma proporcional ao risco, com intensidade terapêutica adequada.
Conclusão: colesterol alto é um aviso, não uma sentença
Colesterol alto não é apenas um dado de laboratório; é um sinal de risco acumulado. O perigo real é a aterosclerose progredir em silêncio e se manifestar de forma dramática: infarto, AVC, perda de função, perda de qualidade de vida.
Ao mesmo tempo, é um dos fatores de risco com melhor capacidade de intervenção: diagnosticar cedo, estratificar risco, agir com hábitos consistentes e usar medicação quando indicada reduz de modo significativo a chance de desfechos graves.
E isso vale ainda mais para quem tem causa familiar, em que o cuidado precoce faz grande diferença.
Se você já tem exames alterados, o próximo passo é discutir com o seu cardiologista de confiança seu risco global e um plano concreto — com metas claras, revisões periódicas e escolhas sustentáveis.
A prevenção e o tratamento precoce é o segredo para uma vida mais longa e saudável. Conte comigo para garantir a saúde do seu coração!
Referências:
- Sociedade Brasileira de Cardiologia (SBC) — Diretrizes brasileiras de dislipidemias e prevenção da aterosclerose
- American Heart Association (AHA) — Recomendações sobre prevenção cardiovascular e manejo de colesterol
Aviso: este material é informativo e não substitui consulta médica.
